胰臟囊狀病灶的臨床與影像表現


高級健檢中心主任 / 林洋鈺醫師
胰臟,位於人體後腹膜腔,分為頭部、體部、尾部等三個部份,是一個兼具內分泌與外分泌功能的狹長型腺體。由於電腦斷層(CT)與磁振造影(MRI)等高階影像學工具的普遍使用,胰臟囊狀病灶可以在10%的受檢者身上發現,大部分都不會有明顯的臨床症狀,為影像檢查的意外發現。
胰臟囊狀病灶多為良性,但少數可能會有惡性的轉變,所以正確的影像診斷非常重要。本文將介紹包含:漿液性囊狀腺瘤、黏液性囊狀腫瘤、胰腺實性假乳頭狀瘤、囊狀胰腺神經內分泌腫瘤、胰管內乳頭狀黏液性腫瘤等五種胰臟囊狀病灶。
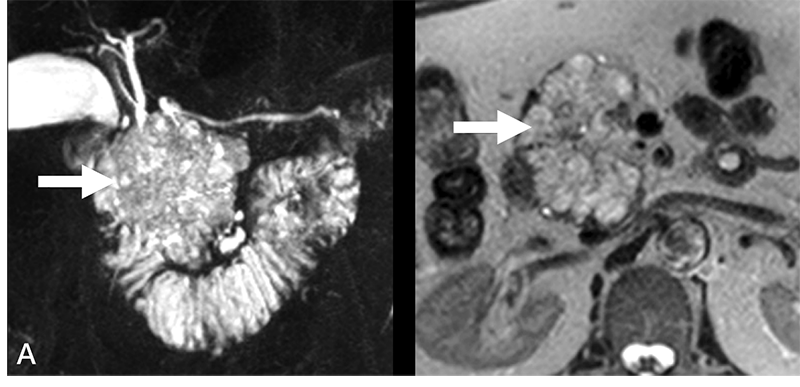
1. 漿液性囊狀腺瘤(Serous Cystadenoma)
漿液性囊狀腺瘤(圖A),為良性病灶,好發於大於60歲的老年女性,多為自發性,少數與希佩爾-林道症候群(Von Hippel-Lindau disease)相關。典型影像學特徵為多顆(>6顆)/小顆(<2公分)的囊腫群聚(類似蜂巢狀表現),跟胰管不相通,中心可能有鈣化或纖維化,以胰臟近端(頭部)最為好發(40%)。沒有症狀的漿液性囊狀腺瘤不需處理。
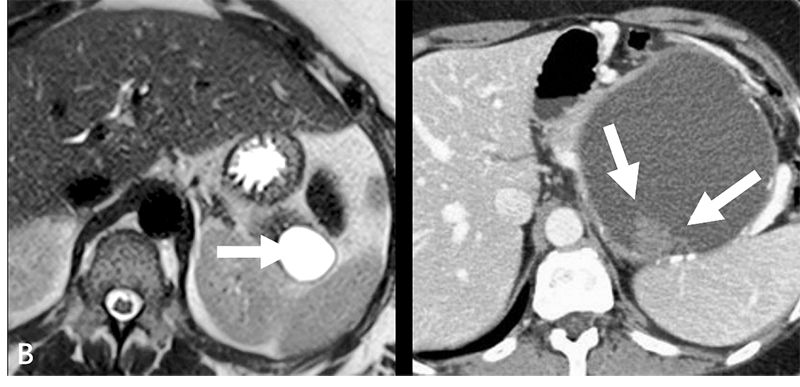
2. 黏液性囊狀腫瘤(Mucinous Cystic Neoplasm)
黏液性囊狀腫瘤(圖B),幾乎只在女性發生,好發年齡層為中年。典型影像學特徵為少顆(<6顆)/大顆(>2公分)的囊腫群聚,跟胰管不相通,95%好發於胰臟遠端(體部/尾部)。最重要的是,黏液性囊狀腫瘤是會有癌症可能的(10-17%),如果大小大於4公分,或出現其他惡性影像表徵(大顆壁結節、胰管明顯擴張、周邊組織侵犯),會需要積極手術處置。
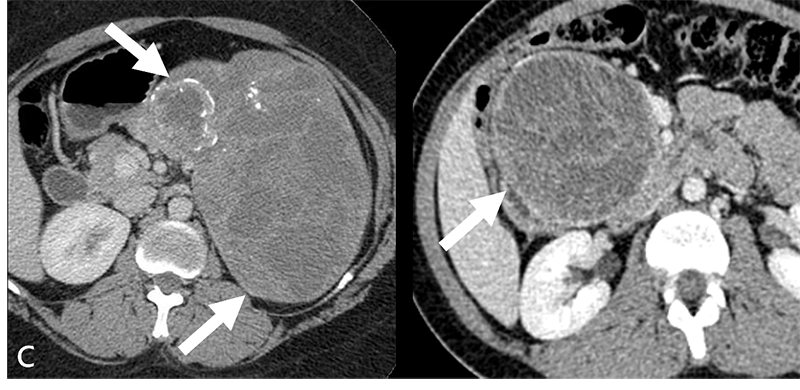
3. 胰腺實性假乳頭狀瘤(Solid Pseudopapillary Neoplasm)
胰腺實性假乳頭狀瘤(圖C),好發於年輕女性。典型影像學特徵為複雜性的大型囊狀腫塊,平均大小為9公分,可能會有鈣化,沒有特別好發的胰臟位置。其複雜性囊狀表現,被認為與腫瘤出血或壞死相關,可以拿來做為影像上鑑別診斷的依據。因為被認定為低度惡性腫瘤,所以一律需要手術處置,只要切除就會有極佳的預後。
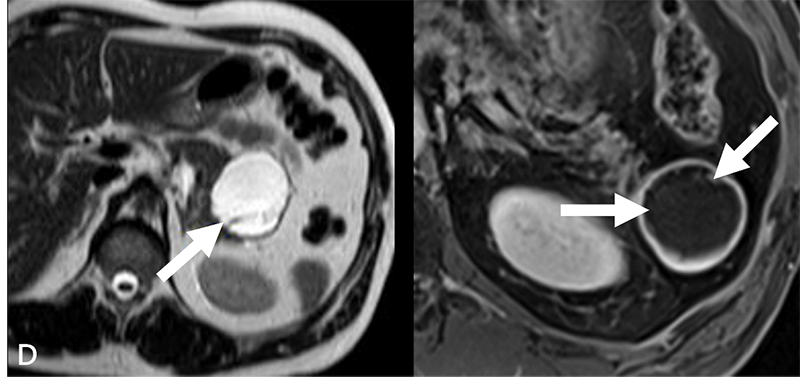
4. 囊狀胰腺神經內分泌腫瘤(Cystic PNET)
囊狀胰腺神經內分泌腫瘤(圖D),為胰腺神經內分泌腫瘤的囊狀變化,佔其中12%的比例,多數為大顆(9公分)/非功能性(無荷爾蒙分泌)表現,好發於胰臟遠端(體部/尾部),男女性平均分布。影像學上與其他囊狀病灶多有重疊,唯一的特徵為高顯影的囊壁構造,所以常常會需要其他功能性的核醫檢查來輔助診斷。因為有惡性變化的可能性,所以一律需要手術處置。
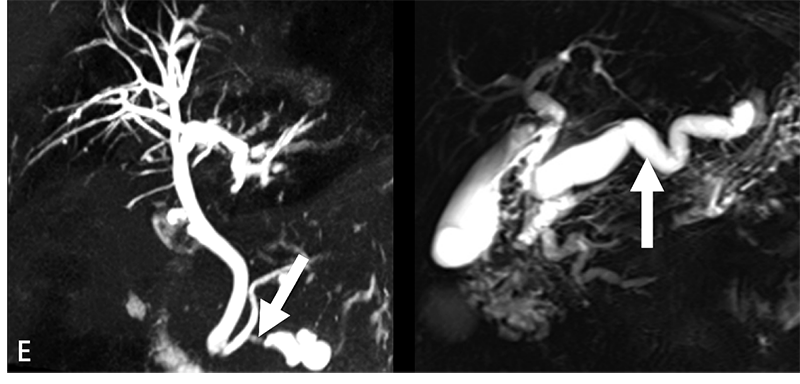
5. 胰管內乳頭狀黏液性腫瘤(Intraductal Papillary Mucinous Neoplasm)
胰管內乳頭狀黏液性腫瘤(圖E),好發於老年人,男女性平均分布。典型影像學特徵為明顯擴大的主胰管/分支胰管,合併有乳突狀實質構造,病灶與胰管相通。依照腫瘤發生的解剖位置,可以區分為分支型、主幹型、混和型三種。分支型最常見於胰臟鉤突(uncinate process),惡性機率非常低,大部分病灶追蹤觀察即可;相反的,主幹型/混和型,因為40%以上的機率會有惡性變化,所以會建議積極手術處置。
結論
胰臟囊狀病灶,目前最好的偵測與評估的影像學工具,還是以磁振造影檢查(MRI)為最佳。胰臟囊狀病灶,很大比例需要外科手術處置,一個完整徹底影像評估,對於的正確診斷與處置決定,有著非常巨大的影響,同時也可以做為術後追蹤評估的工具。
參考文獻:RadioGraphics 2022; 42:87–105;AJR 2011; 196:668 –677